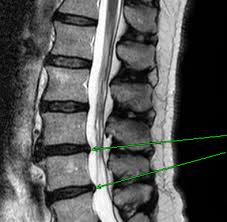
 Los discos de la columna vertebral, llamados discos intervertebrales, son unas estructuras finas y alargadas que sirven como cojines entre los huesos de la espalda (vértebras). Cada disco está formado por un centro de gel blando rodeado de una estructura exterior dura y fibrosa. Esta estructura permite que el disco esté lo suficientemente firme como para mantener el espacio entre las vértebras, pero lo suficientemente blanda como para comprimirse cuando la columna se flexiona al doblarse, inclinarse y girar hacia a los costados.
Los discos de la columna vertebral, llamados discos intervertebrales, son unas estructuras finas y alargadas que sirven como cojines entre los huesos de la espalda (vértebras). Cada disco está formado por un centro de gel blando rodeado de una estructura exterior dura y fibrosa. Esta estructura permite que el disco esté lo suficientemente firme como para mantener el espacio entre las vértebras, pero lo suficientemente blanda como para comprimirse cuando la columna se flexiona al doblarse, inclinarse y girar hacia a los costados.
En algunas personas, generalmente en los adultos de mediana edad, la estructura exterior dura del disco desarrolla un área débil o una rotura pequeña. Cuando esto sucede, la parte blanda interior del disco puede sobresalir de su posición normal (herniarse), y ocasionar una hernia de disco. Si la hernia de disco presiona los nervios cercanos al canal de la columna vertebral, esto provoca diferentes síntomas relacionados con los nervios, como dolor, entumecimiento y debilidad muscular. En los casos más severos, una hernia discal (o de disco) comprime los nervios que controlan al intestino y a la vejiga, causando incontinencia urinaria y pérdida del control del intestino.
Los científicos no comprenden completamente porque los discos producen las hernias. La mayoría de las teorías atribuyen esta condición a una combinación de los siguientes factores:
- Envejecimiento del disco: una hernia de disco rara vez se presenta en personas jóvenes, pero es muy frecuente en personas de 35 a 55 años. De todos los factores responsables de la hernia de disco, probablemente el envejecimiento es el más importante. Con los años, la estructura exterior del disco parece degenerar (cambiar) lentamente, quizás debido a muchos años de la postura erguida y la flexión de la espalda.
- Factores genéticos: en algunas familias, muchos de sus miembros cercanos sufren de hernia de disco, en cambio en otras no aparece en absoluto. Si esta condición es común en la familia, pueden presentarse casos a temprana edad, incluso en personas menores de 21 años. Los estudios comienzan a identificar genes específicos vinculados (relacionados) con las formas hereditarias de la enfermedad del disco.
- Factores de riesgo personales: quizá tenga un alto riesgo de sufrir de hernia de disco si trabaja o participa en un deporte en el cual debe levantar objetos pesados o realizar ejercicios de con muchas flexiones o giros.
Existen tres áreas diferentes en la columna vertebral donde se puede presentar la hernia de disco:
- área cervical entre las vértebras del cuello
- área torácica entre las vértebras de la parte superior de la columna, cerca de las costillas
- región lumbar entre las vértebras de la parte inferior de la columna, arriba de la pelvis
Las hernias de disco son más frecuentes en la región lumbar. Mientras que son relativamente raras en la región del tórax, donde se presenta sólo 1 de cada 200 a 400 hernias de disco.
Síntomas
 Por lo general, el primer síntoma de la hernia de disco es el dolor de espalda en el área del disco afectado. Algunos investigadores creen que este dolor es una señal que la estructura exterior y dura del disco se ha lesionado o debilitado, pero no necesariamente que se ha producido una hernia en la parte interior del centro. Si la parte interior presenta una hernia que presiona el nervio cercano, los síntomas varían según la ubicación de la hernia de disco:
Por lo general, el primer síntoma de la hernia de disco es el dolor de espalda en el área del disco afectado. Algunos investigadores creen que este dolor es una señal que la estructura exterior y dura del disco se ha lesionado o debilitado, pero no necesariamente que se ha producido una hernia en la parte interior del centro. Si la parte interior presenta una hernia que presiona el nervio cercano, los síntomas varían según la ubicación de la hernia de disco:
- En la región cervical: puede haber dolor en el cuello, hombro, omóplatos (paletas), brazo o pecho, además de un entumecimiento o debilidad en el brazo o los dedos. Si el dolor se centra (localiza) en el pecho y el brazo, puede ser similar al dolor de pecho de una enfermedad del corazón. Ocasionalmente, se tienen síntomas de aumento en la frecuencia para orinar y dolores de cabeza.
- En la región del tórax: los síntomas tienden a ser vagos (no son precisos), engañosos y de larga duración. Puede sentir dolor en la parte superior e inferior de la columna, en el pecho, el abdomen o las piernas, además de debilidad y entumecimiento en una o ambas piernas. En algunos casos, las personas afectadas también se quejan de incontinencia intestinal o urinaria.
- En la región lumbar: muchas personas sufren de dolor intermitente y leve en la parte inferior de la columna durante años antes de que un episodio desencadenante (levantar peso, agacharse repentinamente, girar abruptamente) agrave los síntomas hasta el punto de que consulten a un médico. También la hernia se puede producir sin ningún episodio desencadenante. En la mayoría de las personas que padecen de hernia de disco lumbar, la queja principal es el dolor intenso de una pierna. Este dolor se llama ciática porque proviene de la presión en el nervio ciático. Generalmente comienza en la parte inferior de la columna, luego se propaga hasta las nalgas y vuelve a bajar hasta uno de los muslos y pierna. La ciática comúnmente empeora si el paciente tose, estornuda, ejerce presión o mueve la espalda repentinamente. Aunque a veces se alivia con el reposo, la ciática puede empeorar al conducir o levantar peso. Además, pueden haber otros síntomas, como entumecimiento, cosquilleo o debilidad del músculo en las nalgas o en la pierna del lado del dolor. En formas más severas y más raras de la hernia de disco lumbar, el nervio se comprime mucho más. Si esto sucede, se pueden presentar otros síntomas como dolor rectal, incontinencia urinaria y fecal y entumecimiento alrededor del área genital, las nalgas o la parte posterior de los muslos.
Diagnóstico
El profesional de la salud revisará su historia clínica, incluyendo antecedentes de episodios de fiebre, de cáncer, de uso de esteroides o de lesiones recientes en la columna. Luego el médico le preguntará específicamente sobre su dolor:
- ¿Ha tenido episodios leves de dolor en la columna anteriormente?
- ¿Dónde siente el dolor (la localización)? ¿Se limita sólo a su espalda o también siente dolor en su hombro, brazo, pecho, nalga o pierna?
- ¿Cuándo comenzó el dolor? ¿Comenzó cuando intentó levantar algo pesado, o se desencadenó cuando dio un giro (una vuelta) repentino(a) o cuando flexionó su columna?
- ¿Qué lo hace sentirse mejor y qué peor?
- ¿El dolor desaparece cuando descansa el área afectada, o también se presenta cuando reposa?
- ¿Ha notado algún entumecimiento, cosquilleo o debilidad de los músculos de sus brazos o piernas?
- ¿Tiene problemas de incontinencia urinaria o fecal (para controlar su orina o su intestino), dolor rectal o entumecimiento en las nalgas o el área genital?
Luego de revisar su historia clínica y los síntomas, el médico le hará un examen físico completo para descartar otra enfermedad que pueda causar el dolor de columna, como cáncer o infección de los huesos de las vértebras.
Después de este examen físico general, el médico le realizará otro examen más detallado de su columna, donde buscará diferencias entre el lado derecho y el izquierdo, espasmos musculares, curvatura anormal, limitación en el movimiento, falta de flexibilidad, áreas de entumecimiento y áreas de dolor. Los resultados del médico ayudarán a descartar otros tipos de problemas de la columna que puedan causar síntomas similares.
Si tiene síntomas de hernia de disco lumbar, el médico le pedirá que realice maniobras específicas, por ejemplo, caminar en los dedos de los pies, caminar en los talones, ponerse de cuclillas, pararse y flexionar su tobillo en contra de resistencia. El médico le realizará “la prueba de la pierna extendida”. Usted se acostará boca arriba con sus piernas extendidas, mientras se relaja, el médico le levantará lentamente cada pierna individualmente para determinar el ángulo en el cual le empieza a doler la pierna. El médico le hará un examen neurológico para evaluar cambios en sus reflejos, además de cualquier indicio de debilidad muscular o disminución en la sensibilidad (cuánto siente).
Le podría recomendar radiografías de la columna vertebral, una tomografía computada (TC) o una imagen por resonancia magnética (IRM) si su diagnóstico inicial no es preciso, si tiene síntomas que persisten o empeoran después de varias semanas de tratamiento, o si está considerando una cirugía. Como las pruebas con imágenes, como la IRM o la TC pueden mostrar las anormalidades del disco, incluso en personas sin síntomas, los resultados se deben interpretar con cuidado. Es muy común encontrar anormalidades que no han causado los síntomas. El médico también podría recomendarle una electromiografía, una prueba que analiza el funcionamiento del músculo y del nervio y que permite identificar los lugares de la compresión o la irritación del nervio.
Duración
En la mayoría de las personas, el dolor de la espalda mejora progresivamente en 4 a 6 semanas de iniciado el tratamiento.
Prevención
En muchos casos, no es posible prevenir una hernia de disco. Sin embargo, si ha sufrido una hernia de disco en el pasado, puede disminuir las posibilidades de que vuelva a ocurrir de la siguiente manera:
- evite actividades que requieran levantar elementos pesados o agacharse muchas veces
- practique una postura correcta
- mantenga un peso saludable
- siga un programa de terapia física con el objetivo de fortalecer los músculos de su espalda y mejorar la flexibilidad del abdomen y la espalda
- haga ejercicios regularmente, en especial nade o camine
Tratamiento
En la mayoría de los casos, la hernia de disco (con o sin ciática) responderá a un tratamiento médico. Esto puede incluir reposo limitado en la cama (por lo general no más de uno o dos días); baños calientes; paños calientes ( o almohadilla o cojín eléctrico) y medicamentos como aspirina u otra medicina antiinflamatoria no esteroideo (AINE) o relajantes musculares. Algunos médicos recetan corticoides por vía oral, aunque los beneficios de este tratamiento son dudosos. en la acturalidad existen muy buenos tratamientos a base de ozono que tienen resultados muy positivos en algunos pacientes, evitando dolorosas cirugias.
Como la falta de actividad prolongada puede producir el pérdida de condición física, su médico podría sugerirle que inicie una régimen de ejercicios lo antes posible. Incluso si comienza el tratamiento con 1 o 2 días de reposo en la cama, también le podría pedir que camine diariamente por 20 minutos, 2 o 3 veces al día. Por lo general, después de 1 o 2 semanas puede comenzar un programa más enérgico de ejercicios aeróbicos diarios (caminar, andar en bicicleta, nadar) y la terapia física. Otros tipos de tratamientos médicos que han ayudado a algunas personas incluyen el ultrasonido, el masaje y la acupuntura.
Si estos tratamientos médicos no funcionan, las inyecciones epidurales de esteroide podrían ayudar. Esta inyección consiste en una mezcla de esteroide de acción prolongada y un anestésico colocada cuidadamente en el espacio cercano a la médula espinal y los nervios comprimidos. Estas inyecciones son guiadas por radiografías o TC para que la aguja se coloque precisamente en el lugar apropiado. Si tiene incontinencia urinaria o fecal (falta de control de la orina o del intestino), si tiene signos de daño nervioso progresivo o si tiene dolor implacable que persiste a pesar de semanas de tratamiento médico, podría ser necesario un tratamiento más agresivo, incluyendo una cirugía. En la mayoría de los casos, esto significa quitar el disco (disquectomía), lo que podría requerir una cirugía mayor. Aunque la operación para retirar la hernia es cada vez menos invasiva, ya que se realiza mediante un pequeño corte en el que se inserta un tubo hueco por donde se extrae la hernia.
Cuándo llamar a un profesional
Llame al profesional de la salud de inmediato si siente dolor de espalda severo, especialmente si también tiene dolor o entumecimiento en los brazos o las piernas o si tiene incontinencia urinaria y fecal (falta de control de la orina o del intestino).
Pronóstico
Aproximadamente el 60% de las personas responden al tratamiento médico en la primera semana, y del 90 al 98% responden en 6 semanas. La intervención quirúrgica (una operación) tiene un alto índice de éxito cuando la IRM o la TC muestran que la causa de los síntomas se puede corregir.


Muy buena la información